



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Weitere Artikel aus der Rubrik
Patienten
Shared Decision Making, Partizipative Entscheidungsfindung
![]() Pro und Contra zum IQWiG-Bericht über den fehlenden Nutzen oder Schaden von "gemeinsamer Entscheidungsfindung" (18.11.23)
Pro und Contra zum IQWiG-Bericht über den fehlenden Nutzen oder Schaden von "gemeinsamer Entscheidungsfindung" (18.11.23)
![]() Resistenz gegenüber schlechter Beratung durch evidenzbasierte Informationen (26.5.20)
Resistenz gegenüber schlechter Beratung durch evidenzbasierte Informationen (26.5.20)
![]() Ausgerechnet kurz vor Ostern: Eier wieder zurück auf der "Lieber-nicht-essen"-Liste! Schwierigkeiten der informierten Entscheidung (8.4.19)
Ausgerechnet kurz vor Ostern: Eier wieder zurück auf der "Lieber-nicht-essen"-Liste! Schwierigkeiten der informierten Entscheidung (8.4.19)
![]() "Das mit der evidenzbasierten Medizin ist einfach im Klinikalltag nicht zu schaffen" oder wie es vielleicht doch klappen könnte!! (15.11.18)
"Das mit der evidenzbasierten Medizin ist einfach im Klinikalltag nicht zu schaffen" oder wie es vielleicht doch klappen könnte!! (15.11.18)
![]() G-Trust oder Wie suche ich mir als Arzt die "richtige" Behandlungs-Leitlinie aus? (14.9.17)
G-Trust oder Wie suche ich mir als Arzt die "richtige" Behandlungs-Leitlinie aus? (14.9.17)
![]() Falsches Wissen 1 - bei Ärzten weit verbreitet (10.4.17)
Falsches Wissen 1 - bei Ärzten weit verbreitet (10.4.17)
![]() Neues vom PSA-Screening Teil 2 von 2 - Früh erkannter Prostatakrebs: Komplikationen häufig bei aktiver Behandlung (27.10.16)
Neues vom PSA-Screening Teil 2 von 2 - Früh erkannter Prostatakrebs: Komplikationen häufig bei aktiver Behandlung (27.10.16)
![]() Neues vom PSA-Screening Teil 1 von 2 - Früh erkannter Prostatakrebs: Sterblichkeit gering ohne und mit Behandlung (27.10.16)
Neues vom PSA-Screening Teil 1 von 2 - Früh erkannter Prostatakrebs: Sterblichkeit gering ohne und mit Behandlung (27.10.16)
![]() "Kind mit 38 oder 43?" Hochriskant für Mutter und Kind oder eher nicht!? (17.5.16)
"Kind mit 38 oder 43?" Hochriskant für Mutter und Kind oder eher nicht!? (17.5.16)
![]() Mehrheit der Studienergebnisse über Strahlentherapie in den USA trotz Verpflichtung nicht offen zugänglich (2.5.16)
Mehrheit der Studienergebnisse über Strahlentherapie in den USA trotz Verpflichtung nicht offen zugänglich (2.5.16)
![]() Chemotherapie bei fortgeschrittenem Krebs: Ärzte lassen Patienten keine Wahl, aber Patienten merken es nicht (16.3.16)
Chemotherapie bei fortgeschrittenem Krebs: Ärzte lassen Patienten keine Wahl, aber Patienten merken es nicht (16.3.16)
![]() Neue Krebsmedikamente 5: Fortgeschrittener Krebs - keine Chemotherapie ist auch eine Option (24.2.16)
Neue Krebsmedikamente 5: Fortgeschrittener Krebs - keine Chemotherapie ist auch eine Option (24.2.16)
![]() Beteiligung von Krebspatienten bei Behandlungsentscheidungen verbessert die Versorgungsqualität (6.8.15)
Beteiligung von Krebspatienten bei Behandlungsentscheidungen verbessert die Versorgungsqualität (6.8.15)
![]() Schäden von Krebsfrüherkennung 4 - Mit Sicherheit nutzlos, trotzdem verbreitet: Krebsfrüherkennung bei Alten und Kranken (19.2.15)
Schäden von Krebsfrüherkennung 4 - Mit Sicherheit nutzlos, trotzdem verbreitet: Krebsfrüherkennung bei Alten und Kranken (19.2.15)
![]() Schäden von Krebsfrüherkennung 3 - "Falscher Alarm" bei Brustkrebsfrüherkennung bewirkt psychische Langzeitschäden (19.2.15)
Schäden von Krebsfrüherkennung 3 - "Falscher Alarm" bei Brustkrebsfrüherkennung bewirkt psychische Langzeitschäden (19.2.15)
![]() Schäden von Krebsfrüherkennung 2 - Quantität und Qualität der Studien zu psychischen Folgen von Krebsfrüherkennung unzulänglich (19.2.15)
Schäden von Krebsfrüherkennung 2 - Quantität und Qualität der Studien zu psychischen Folgen von Krebsfrüherkennung unzulänglich (19.2.15)
![]() Schäden von Krebsfrüherkennung 1 - Schäden werden nicht ausreichend erforscht (19.2.15)
Schäden von Krebsfrüherkennung 1 - Schäden werden nicht ausreichend erforscht (19.2.15)
![]() Schäden von Krebsfrüherkennung - 4 neuere Studien (19.2.15)
Schäden von Krebsfrüherkennung - 4 neuere Studien (19.2.15)
![]() Wenn Risiken und Belastungen den Nutzen überwiegen: Ernährungssonden für demente PatientInnen oft nicht in derem Interesse (15.10.14)
Wenn Risiken und Belastungen den Nutzen überwiegen: Ernährungssonden für demente PatientInnen oft nicht in derem Interesse (15.10.14)
![]() Stabile KHK und PCI 4: Dramatische Fehleinschätzung des Nutzens auf Seiten der Patienten (13.9.14)
Stabile KHK und PCI 4: Dramatische Fehleinschätzung des Nutzens auf Seiten der Patienten (13.9.14)
![]() Stabile KHK und PCI 3: Nutzlose Stents als Folge überflüssiger Herzkatheteruntersuchungen (9.9.14)
Stabile KHK und PCI 3: Nutzlose Stents als Folge überflüssiger Herzkatheteruntersuchungen (9.9.14)
![]() Stabile KHK und PCI 2: Kardiologen informieren überwiegend falsch (9.9.14)
Stabile KHK und PCI 2: Kardiologen informieren überwiegend falsch (9.9.14)
![]() Vier neue Studien zur Überversorgung mit Stents (9.9.14)
Vier neue Studien zur Überversorgung mit Stents (9.9.14)
![]() Präferenzfehldiagnose bei Stentimplantation und beim Prostatakrebs (28.7.14)
Präferenzfehldiagnose bei Stentimplantation und beim Prostatakrebs (28.7.14)
![]() 55% der Bevölkerung wollen gemeinsame Entscheidungsfindung mit Ärzten! Über 50% meinen aber, noch nie etwas entschieden zu haben (25.6.14)
55% der Bevölkerung wollen gemeinsame Entscheidungsfindung mit Ärzten! Über 50% meinen aber, noch nie etwas entschieden zu haben (25.6.14)
![]() Unterschiedliche Prioritätensetzung erschwert gemeinsame Entscheidungsfindung: Das Beispiel Empfängnisverhütung. (12.6.14)
Unterschiedliche Prioritätensetzung erschwert gemeinsame Entscheidungsfindung: Das Beispiel Empfängnisverhütung. (12.6.14)
![]() Beschneidung von männlichen Kindern mit oder ohne ihre Beteiligung - wenn überhaupt, wann und mit welchem gesundheitlichen Risiko? (17.5.14)
Beschneidung von männlichen Kindern mit oder ohne ihre Beteiligung - wenn überhaupt, wann und mit welchem gesundheitlichen Risiko? (17.5.14)
![]() Bessere Behandlungsergebnisse durch Information und Beteiligung (16.5.14)
Bessere Behandlungsergebnisse durch Information und Beteiligung (16.5.14)
![]() Amerikanische Studie: Ärzte verschweigen Patienten essentielle Informationen für weitreichende Entscheidungen (5.12.13)
Amerikanische Studie: Ärzte verschweigen Patienten essentielle Informationen für weitreichende Entscheidungen (5.12.13)
![]() Shared Decision Making nur etwas für entwickelte Länder und ihre Ärzte und Patienten? Wie sieht es z.B. in Malaysia aus? (22.10.13)
Shared Decision Making nur etwas für entwickelte Länder und ihre Ärzte und Patienten? Wie sieht es z.B. in Malaysia aus? (22.10.13)
![]() Vom Gesundheitsnutzen des Engagements und der Beteiligung von Patienten, und wie ungleich dies im 11-Ländervergleich aussieht. (19.7.12)
Vom Gesundheitsnutzen des Engagements und der Beteiligung von Patienten, und wie ungleich dies im 11-Ländervergleich aussieht. (19.7.12)
![]() Autoritäres Verhalten von Ärzten verhindert Shared Decision Making (16.6.12)
Autoritäres Verhalten von Ärzten verhindert Shared Decision Making (16.6.12)
![]() Aktivere PatientInnen haben bessere Outcomes bei Gesundheitsindikatoren und gesundheitsbezogenen Verhaltensweisen (1.4.12)
Aktivere PatientInnen haben bessere Outcomes bei Gesundheitsindikatoren und gesundheitsbezogenen Verhaltensweisen (1.4.12)
![]() Dramatische Wissenslücken: Ärzte und Früherkennung (13.3.12)
Dramatische Wissenslücken: Ärzte und Früherkennung (13.3.12)
![]() Gemeinsame Entscheidungsfindung ja, aber wie entscheidungsfähig sind Patienten und womit stellt man dies verlässlich fest? (19.12.11)
Gemeinsame Entscheidungsfindung ja, aber wie entscheidungsfähig sind Patienten und womit stellt man dies verlässlich fest? (19.12.11)
![]() Welchen Nutzen hat die Behandlung von kranken Menschen statt von Krankheiten? (5.11.11)
Welchen Nutzen hat die Behandlung von kranken Menschen statt von Krankheiten? (5.11.11)
![]() Wie lang und oft sollen der gesundheitliche Nutzen und die aufwandsenkende Wirkung von Patientenzentrierung noch bewiesen werden? (24.10.11)
Wie lang und oft sollen der gesundheitliche Nutzen und die aufwandsenkende Wirkung von Patientenzentrierung noch bewiesen werden? (24.10.11)
![]() Geographische Versorgungsunterschiede und Shared Decision Making - Reports aus den USA und England (12.9.11)
Geographische Versorgungsunterschiede und Shared Decision Making - Reports aus den USA und England (12.9.11)
![]() Bessere Entscheidungen durch evidenzbasierte Informationen zur Darmkrebsfrüherkennung (7.6.11)
Bessere Entscheidungen durch evidenzbasierte Informationen zur Darmkrebsfrüherkennung (7.6.11)
![]() Spornen besser informierte Patienten ihre Ärzte dazu an, mehr oder weniger Leistungen anzubieten? In den USA eher weniger! (1.6.11)
Spornen besser informierte Patienten ihre Ärzte dazu an, mehr oder weniger Leistungen anzubieten? In den USA eher weniger! (1.6.11)
![]() Legenden zur Verantwortung für Überversorgung: 30 % weniger Betäubungsmittel, wenn Gebärende Schmerztherapie selbst bestimmen! (13.2.11)
Legenden zur Verantwortung für Überversorgung: 30 % weniger Betäubungsmittel, wenn Gebärende Schmerztherapie selbst bestimmen! (13.2.11)
![]() Darmkrebs-Screening: Entscheidungshilfen sind auch bei Personen mit geringem Bildungsstand nützlich, senken aber die Teilnahme. (20.11.10)
Darmkrebs-Screening: Entscheidungshilfen sind auch bei Personen mit geringem Bildungsstand nützlich, senken aber die Teilnahme. (20.11.10)
![]() Blutdruckmessen und Hochdruckbehandeln: Können Patienten Teile dieser wichtigsten Allgemeinarzttätigkeiten erfolgreich übernehmen? (8.7.10)
Blutdruckmessen und Hochdruckbehandeln: Können Patienten Teile dieser wichtigsten Allgemeinarzttätigkeiten erfolgreich übernehmen? (8.7.10)
![]() Falsche Annahmen führen zu Skepsis gegenüber der Evidenzbasierten Medizin (3.6.10)
Falsche Annahmen führen zu Skepsis gegenüber der Evidenzbasierten Medizin (3.6.10)
![]() HealthNewsReview.org - Vorbildliche Website bewertet Medienberichte zu Medizin und Gesundheit (21.2.10)
HealthNewsReview.org - Vorbildliche Website bewertet Medienberichte zu Medizin und Gesundheit (21.2.10)
![]() Wie entscheiden sich Patienten für oder gegen Therapien und welche Rolle spielen dabei Entscheidungshilfen? Das Beispiel Tamoxifen (6.1.10)
Wie entscheiden sich Patienten für oder gegen Therapien und welche Rolle spielen dabei Entscheidungshilfen? Das Beispiel Tamoxifen (6.1.10)
![]() Patienten wählen bei therapeutischen Entscheidungen meist weniger riskante Optionen, wenn sie allein entscheiden sollen (1.12.09)
Patienten wählen bei therapeutischen Entscheidungen meist weniger riskante Optionen, wenn sie allein entscheiden sollen (1.12.09)
![]() Shared Decision Making: Partizipative ärztliche Kommunikation stärkt bei Krebspatienten die psychische Gesundheit (11.11.09)
Shared Decision Making: Partizipative ärztliche Kommunikation stärkt bei Krebspatienten die psychische Gesundheit (11.11.09)
![]() Was halten Ärzte von "shared decision making" und "decision aids" und warum nutzen sie sie nicht intensiver? (27.5.09)
Was halten Ärzte von "shared decision making" und "decision aids" und warum nutzen sie sie nicht intensiver? (27.5.09)
![]() Informiert über und für "shared decision making" - Annotierte Bibliographie der "Foundation for Informed Medical Decision Making" (13.5.09)
Informiert über und für "shared decision making" - Annotierte Bibliographie der "Foundation for Informed Medical Decision Making" (13.5.09)
![]() "Die Kernfrage ist nicht, ob das PSA-Screening effektiv ist, sondern ob es mehr nützt als schadet." - Neues und Widersprüchliches. (21.3.09)
"Die Kernfrage ist nicht, ob das PSA-Screening effektiv ist, sondern ob es mehr nützt als schadet." - Neues und Widersprüchliches. (21.3.09)
![]() Shared Decision Making: Erfolge zeigen sich vor allem, wenn Patienten kontinuierlich beteiligt sind (12.6.2008)
Shared Decision Making: Erfolge zeigen sich vor allem, wenn Patienten kontinuierlich beteiligt sind (12.6.2008)
![]() "Irren ist ärztlich" oder wo man lieber nicht seinem Arzt glauben sollte: Medizinische Mythen an die sogar Ärzte glauben. (23.12.2007)
"Irren ist ärztlich" oder wo man lieber nicht seinem Arzt glauben sollte: Medizinische Mythen an die sogar Ärzte glauben. (23.12.2007)
![]() Einstellungen von Ärzten zur Partizipativen Entscheidungsfindung: Im Grundsatz dafür, aber
(23.10.2007)
Einstellungen von Ärzten zur Partizipativen Entscheidungsfindung: Im Grundsatz dafür, aber
(23.10.2007)
![]() Starke Patienten-Orientierung von Ärzten kann auch Widerstände bei Patienten bewirken (16.8.2007)
Starke Patienten-Orientierung von Ärzten kann auch Widerstände bei Patienten bewirken (16.8.2007)
![]() Der Wunsch nach partizipativer Entscheidungsfindung beim Arzt: Eine große Rolle spielt das Krankheitsbild (30.7.2007)
Der Wunsch nach partizipativer Entscheidungsfindung beim Arzt: Eine große Rolle spielt das Krankheitsbild (30.7.2007)
![]() Welche Patienten wünschen sich eine "Partizipative Entscheidungsfindung" und welche nicht? (25.7.2007)
Welche Patienten wünschen sich eine "Partizipative Entscheidungsfindung" und welche nicht? (25.7.2007)
![]() Shared Decision Making in 8 Ländern: Ein Überblick über den Forschungsstand und die Bedeutung im Versorgungssystem (4.7.2007)
Shared Decision Making in 8 Ländern: Ein Überblick über den Forschungsstand und die Bedeutung im Versorgungssystem (4.7.2007)
![]() Partizipative Entscheidungsfindung bei depressiven Patienten zeigt positive Effekte (17.6.2007)
Partizipative Entscheidungsfindung bei depressiven Patienten zeigt positive Effekte (17.6.2007)
![]() Ärzte sind auch nur Menschen: Sympathie und unterschwellige Urteile sind ein zentraler Faktor für die Patientenzentrierung des Arztes (4.6.2007)
Ärzte sind auch nur Menschen: Sympathie und unterschwellige Urteile sind ein zentraler Faktor für die Patientenzentrierung des Arztes (4.6.2007)
![]() Was bringen Maßnahmen zur Stärkung der Patienten-Beteiligung an medizinischen Entscheidungen? Ergebnisse einer Literaturrecherche (30.5.2007)
Was bringen Maßnahmen zur Stärkung der Patienten-Beteiligung an medizinischen Entscheidungen? Ergebnisse einer Literaturrecherche (30.5.2007)
![]() Deutsche Frauen wollen über die Therapie mitentscheiden, Frauen aus Skandinavien sind noch selbstbewusster (8.4.2007)
Deutsche Frauen wollen über die Therapie mitentscheiden, Frauen aus Skandinavien sind noch selbstbewusster (8.4.2007)
![]() Maßnahmen zur Stärkung der Patientenbeteiligung greifen bei älteren Patienten bislang kaum (19.3.2007)
Maßnahmen zur Stärkung der Patientenbeteiligung greifen bei älteren Patienten bislang kaum (19.3.2007)
![]() Shared Decision Making: In der Theorie hoch entwickelt, in der (ärztlichen) Praxis noch ein Mauerblümchen (13.2.2007)
Shared Decision Making: In der Theorie hoch entwickelt, in der (ärztlichen) Praxis noch ein Mauerblümchen (13.2.2007)
![]() Shared Decision Making: Neuere Forschungsergebnisse zu Patientenerwartungen (11.12.2006)
Shared Decision Making: Neuere Forschungsergebnisse zu Patientenerwartungen (11.12.2006)
![]() Patienten wollen in der Sprechstunde mitentscheiden - Ärzte äußern sich zwiespältig (26.9.2005)
Patienten wollen in der Sprechstunde mitentscheiden - Ärzte äußern sich zwiespältig (26.9.2005)
![]() Shared Decision Making (SDM) - Was Patienten heute in der ärztlichen Sprechstunde erwarten (30.7.2005)
Shared Decision Making (SDM) - Was Patienten heute in der ärztlichen Sprechstunde erwarten (30.7.2005)
Seite mit den Texten aller Artikel aufrufen:
Shared Decision Making, Partizipative Entscheidungsfindung
Andere Rubriken in "Patienten"
Verhaltenssteuerung (Arzt, Patient), Zuzahlungen, Praxisgebühr |
Shared Decision Making, Partizipative Entscheidungsfindung |
Der Wunsch nach partizipativer Entscheidungsfindung beim Arzt: Eine große Rolle spielt das Krankheitsbild
 Die Mehrheit der Patienten möchte heute bei Therapieentscheidungen einbezogen werden, dies ist keine neue Erkenntnis. In welchem Ausmaß dies der Fall ist, hängt jedoch sehr stark ab vom Krankheitsbild und davon, wie vertraut man mit Symptomen, Ursachen und Risiken einer Krankheit ist. Dies hat jetzt eine Studie von Wissenschaftlern der Universität Toronto (Kanada) bei einer Befragung von über 2.700 Patienten ergeben, die wegen unterschiedlicher Erkrankungen im kanadischen Distrikt Ontario in Behandlung waren.
Die Mehrheit der Patienten möchte heute bei Therapieentscheidungen einbezogen werden, dies ist keine neue Erkenntnis. In welchem Ausmaß dies der Fall ist, hängt jedoch sehr stark ab vom Krankheitsbild und davon, wie vertraut man mit Symptomen, Ursachen und Risiken einer Krankheit ist. Dies hat jetzt eine Studie von Wissenschaftlern der Universität Toronto (Kanada) bei einer Befragung von über 2.700 Patienten ergeben, die wegen unterschiedlicher Erkrankungen im kanadischen Distrikt Ontario in Behandlung waren.
Die Erkrankungen der Untersuchungsteilnehmer waren unterschiedlich schwer wiegend: Brustkrebs, Prostata-Erkrankungen, Knochenbruch, Inkontinenz, HIV, Gutartige Prostatavergrößerung, Orthopädische Erkrankungen, Herz- oder rheumatische Erkrankungen, Unfruchtbarkeit (nur Frauen) und Multiple Sklerose. Zur Kontrolle wurden außerdem Krankenschwestern, die noch in der Ausbildung waren, einbezogen. In der Befragung wurde neben sozialstatistischen Daten und dem Krankheitsbild vor allem untersucht, in welchem Ausmaß sich die Patienten eine Beteilung an Therapie-Entscheidungen wünschen.
Dafür entwickelten die Forscher ein theoretisches Konzept, das über die gängige Erfassung von Patientenwünschen zum "Shared Decision Making" hinausgeht. Üblicherweise wird hier gefragt, ob man in Situationen, in denen beim Arzt eine Entscheidung ansteht, diese Entscheidung dem Arzt überlassen möchte, alleine entscheiden möchte oder gemeinsam mit dem Arzt. Die Forschungsgruppe geht jedoch davon aus, dass die angesprochene Situation zumindest zwei unterschiedliche Dimensionen beinhaltet: Die Problemlösung und die Entscheidung. Für beide können ihrer Ansicht nach unterschiedliche Patienten-Optionen gewählt werden.
Unter "Problemlösung" verstehen sie Fragen wie unter anderem: Wer sollte entscheiden, welche Krankheitsursachen maßgeblich sind, welche Behandlungsmöglichkeiten offen stehen, welche Risiken und Nutzen gegeben sind? Unter "Entscheidung" ordnen sie zwei Fragen ein: Wer sollte entscheiden, wie groß Nutzen und Risiken für den Patienten in besonderem Fall sind? Wer sollte entscheiden, welche Therapie dann gewählt wird?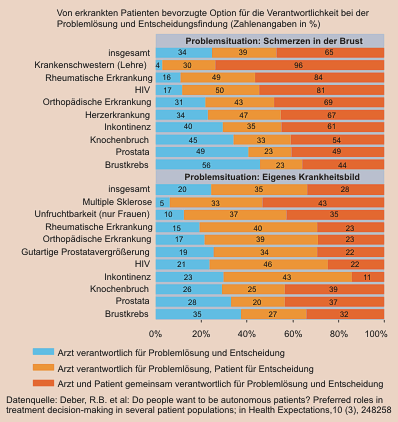
Die für beide Dimensionen jeweils bevorzugten Patientenwünsche zum Shared Decision Making (Arzt entscheidet, Patient entscheidet, beide entscheiden) erfragten sie dann für zwei unterschiedliche Problemsituationen. Einmal wurde das bei einem Patienten tatsächlich gegebene Krankheitsbild in die Frage einbezogen, einmal wurde eine fiktive Situation gewählt, nämlich seit drei Tagen bestehende Schmerzen in der Brust. Überraschend war zunächst, dass so gut wie kein Befragungsteilnehmer (0-2%) für beide Dimensionen (Problemlösung und Entscheidung) an einer alleinigen Patientenentscheidung interessiert war. Das "passive Antwortmuster" (Arzt entscheidet durchweg) war (mit 20-34%) auch nicht quantitativ vorherrschend. Am häufigsten gewählt wurde die Variante: Die Problemlösung ist primär Sache des Arztes, die Entscheidung Sache des Patienten. Am zweithäufigsten tauchte die Variante auf: Für beide Aspekte wird eine gemeinsame Entscheidung von Arzt und Patient getroffen.
Bei der Betrachtung einzelner Patientengruppe nach Art der Krankheit (siehe Grafik) zeigten sich dann massive Unterschiede: Fasst man die beiden zuletzt genannten Antwortmuster zu einer Kategorie "partizipative Lösung" zusammen, dann wählen (für die Problemsituation: eigene Erkrankung) Brustkrebs-Patientinnen nur zu 64% dieses Antwortmuster, während zugleich 36% dieser Gruppe eine passive Lösung wählen. Ähnliche Antwortverteilungen findet man auch für Prostataerkrankungen, während umgekehrt bei rheumatischen oder orthopädischen Erkrankungen oder MS passive Tendenzen eher selten auftreten und irgendeine Form der Beteiligung von über 80% gewünscht wird.
Die Forscher geben zwar keine Interpretationen ab, ob die unterschiedlichen Antwortmuster direkt mit der Art der Erkrankung zusammenhängen. Es könnte jedoch sein, dass mit dem Grad der Beunruhigung und Verängstigung durch eine bestimmte Krankheitsdiagnose und der geringeren Kenntnis von Risiken auch die Tendenz wächst, Entscheidungen dem Arzt zu überlassen. Dafür spricht auch das Ergebnis, dass in der fiktiven und unbekannten Problemsituation (seit 3 Tagen Schmerzen in der Brust, Grafik obere Hälfte) der Anteil derjenigen Studienteilnehmer sehr viel höher ausfällt, der sich in eine passive Rolle begibt und dem Arzt alleine Entscheidungen überlässt.
Ein Abstract der Studie ist hier nachzulesen: Do people want to be autonomous patients? Preferred roles in treatment decision-making in several patient populations (Health Expectations 10 (3), 248-258.)
Gerd Marstedt, 30.7.2007