



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Weitere Artikel aus der Rubrik
Patienten
Shared Decision Making, Partizipative Entscheidungsfindung
![]() Pro und Contra zum IQWiG-Bericht über den fehlenden Nutzen oder Schaden von "gemeinsamer Entscheidungsfindung" (18.11.23)
Pro und Contra zum IQWiG-Bericht über den fehlenden Nutzen oder Schaden von "gemeinsamer Entscheidungsfindung" (18.11.23)
![]() Resistenz gegenüber schlechter Beratung durch evidenzbasierte Informationen (26.5.20)
Resistenz gegenüber schlechter Beratung durch evidenzbasierte Informationen (26.5.20)
![]() Ausgerechnet kurz vor Ostern: Eier wieder zurück auf der "Lieber-nicht-essen"-Liste! Schwierigkeiten der informierten Entscheidung (8.4.19)
Ausgerechnet kurz vor Ostern: Eier wieder zurück auf der "Lieber-nicht-essen"-Liste! Schwierigkeiten der informierten Entscheidung (8.4.19)
![]() "Das mit der evidenzbasierten Medizin ist einfach im Klinikalltag nicht zu schaffen" oder wie es vielleicht doch klappen könnte!! (15.11.18)
"Das mit der evidenzbasierten Medizin ist einfach im Klinikalltag nicht zu schaffen" oder wie es vielleicht doch klappen könnte!! (15.11.18)
![]() G-Trust oder Wie suche ich mir als Arzt die "richtige" Behandlungs-Leitlinie aus? (14.9.17)
G-Trust oder Wie suche ich mir als Arzt die "richtige" Behandlungs-Leitlinie aus? (14.9.17)
![]() Falsches Wissen 1 - bei Ärzten weit verbreitet (10.4.17)
Falsches Wissen 1 - bei Ärzten weit verbreitet (10.4.17)
![]() Neues vom PSA-Screening Teil 2 von 2 - Früh erkannter Prostatakrebs: Komplikationen häufig bei aktiver Behandlung (27.10.16)
Neues vom PSA-Screening Teil 2 von 2 - Früh erkannter Prostatakrebs: Komplikationen häufig bei aktiver Behandlung (27.10.16)
![]() Neues vom PSA-Screening Teil 1 von 2 - Früh erkannter Prostatakrebs: Sterblichkeit gering ohne und mit Behandlung (27.10.16)
Neues vom PSA-Screening Teil 1 von 2 - Früh erkannter Prostatakrebs: Sterblichkeit gering ohne und mit Behandlung (27.10.16)
![]() "Kind mit 38 oder 43?" Hochriskant für Mutter und Kind oder eher nicht!? (17.5.16)
"Kind mit 38 oder 43?" Hochriskant für Mutter und Kind oder eher nicht!? (17.5.16)
![]() Mehrheit der Studienergebnisse über Strahlentherapie in den USA trotz Verpflichtung nicht offen zugänglich (2.5.16)
Mehrheit der Studienergebnisse über Strahlentherapie in den USA trotz Verpflichtung nicht offen zugänglich (2.5.16)
![]() Chemotherapie bei fortgeschrittenem Krebs: Ärzte lassen Patienten keine Wahl, aber Patienten merken es nicht (16.3.16)
Chemotherapie bei fortgeschrittenem Krebs: Ärzte lassen Patienten keine Wahl, aber Patienten merken es nicht (16.3.16)
![]() Neue Krebsmedikamente 5: Fortgeschrittener Krebs - keine Chemotherapie ist auch eine Option (24.2.16)
Neue Krebsmedikamente 5: Fortgeschrittener Krebs - keine Chemotherapie ist auch eine Option (24.2.16)
![]() Beteiligung von Krebspatienten bei Behandlungsentscheidungen verbessert die Versorgungsqualität (6.8.15)
Beteiligung von Krebspatienten bei Behandlungsentscheidungen verbessert die Versorgungsqualität (6.8.15)
![]() Schäden von Krebsfrüherkennung 4 - Mit Sicherheit nutzlos, trotzdem verbreitet: Krebsfrüherkennung bei Alten und Kranken (19.2.15)
Schäden von Krebsfrüherkennung 4 - Mit Sicherheit nutzlos, trotzdem verbreitet: Krebsfrüherkennung bei Alten und Kranken (19.2.15)
![]() Schäden von Krebsfrüherkennung 3 - "Falscher Alarm" bei Brustkrebsfrüherkennung bewirkt psychische Langzeitschäden (19.2.15)
Schäden von Krebsfrüherkennung 3 - "Falscher Alarm" bei Brustkrebsfrüherkennung bewirkt psychische Langzeitschäden (19.2.15)
![]() Schäden von Krebsfrüherkennung 2 - Quantität und Qualität der Studien zu psychischen Folgen von Krebsfrüherkennung unzulänglich (19.2.15)
Schäden von Krebsfrüherkennung 2 - Quantität und Qualität der Studien zu psychischen Folgen von Krebsfrüherkennung unzulänglich (19.2.15)
![]() Schäden von Krebsfrüherkennung 1 - Schäden werden nicht ausreichend erforscht (19.2.15)
Schäden von Krebsfrüherkennung 1 - Schäden werden nicht ausreichend erforscht (19.2.15)
![]() Schäden von Krebsfrüherkennung - 4 neuere Studien (19.2.15)
Schäden von Krebsfrüherkennung - 4 neuere Studien (19.2.15)
![]() Wenn Risiken und Belastungen den Nutzen überwiegen: Ernährungssonden für demente PatientInnen oft nicht in derem Interesse (15.10.14)
Wenn Risiken und Belastungen den Nutzen überwiegen: Ernährungssonden für demente PatientInnen oft nicht in derem Interesse (15.10.14)
![]() Stabile KHK und PCI 4: Dramatische Fehleinschätzung des Nutzens auf Seiten der Patienten (13.9.14)
Stabile KHK und PCI 4: Dramatische Fehleinschätzung des Nutzens auf Seiten der Patienten (13.9.14)
![]() Stabile KHK und PCI 3: Nutzlose Stents als Folge überflüssiger Herzkatheteruntersuchungen (9.9.14)
Stabile KHK und PCI 3: Nutzlose Stents als Folge überflüssiger Herzkatheteruntersuchungen (9.9.14)
![]() Stabile KHK und PCI 2: Kardiologen informieren überwiegend falsch (9.9.14)
Stabile KHK und PCI 2: Kardiologen informieren überwiegend falsch (9.9.14)
![]() Vier neue Studien zur Überversorgung mit Stents (9.9.14)
Vier neue Studien zur Überversorgung mit Stents (9.9.14)
![]() Präferenzfehldiagnose bei Stentimplantation und beim Prostatakrebs (28.7.14)
Präferenzfehldiagnose bei Stentimplantation und beim Prostatakrebs (28.7.14)
![]() 55% der Bevölkerung wollen gemeinsame Entscheidungsfindung mit Ärzten! Über 50% meinen aber, noch nie etwas entschieden zu haben (25.6.14)
55% der Bevölkerung wollen gemeinsame Entscheidungsfindung mit Ärzten! Über 50% meinen aber, noch nie etwas entschieden zu haben (25.6.14)
![]() Unterschiedliche Prioritätensetzung erschwert gemeinsame Entscheidungsfindung: Das Beispiel Empfängnisverhütung. (12.6.14)
Unterschiedliche Prioritätensetzung erschwert gemeinsame Entscheidungsfindung: Das Beispiel Empfängnisverhütung. (12.6.14)
![]() Beschneidung von männlichen Kindern mit oder ohne ihre Beteiligung - wenn überhaupt, wann und mit welchem gesundheitlichen Risiko? (17.5.14)
Beschneidung von männlichen Kindern mit oder ohne ihre Beteiligung - wenn überhaupt, wann und mit welchem gesundheitlichen Risiko? (17.5.14)
![]() Bessere Behandlungsergebnisse durch Information und Beteiligung (16.5.14)
Bessere Behandlungsergebnisse durch Information und Beteiligung (16.5.14)
![]() Amerikanische Studie: Ärzte verschweigen Patienten essentielle Informationen für weitreichende Entscheidungen (5.12.13)
Amerikanische Studie: Ärzte verschweigen Patienten essentielle Informationen für weitreichende Entscheidungen (5.12.13)
![]() Shared Decision Making nur etwas für entwickelte Länder und ihre Ärzte und Patienten? Wie sieht es z.B. in Malaysia aus? (22.10.13)
Shared Decision Making nur etwas für entwickelte Länder und ihre Ärzte und Patienten? Wie sieht es z.B. in Malaysia aus? (22.10.13)
![]() Vom Gesundheitsnutzen des Engagements und der Beteiligung von Patienten, und wie ungleich dies im 11-Ländervergleich aussieht. (19.7.12)
Vom Gesundheitsnutzen des Engagements und der Beteiligung von Patienten, und wie ungleich dies im 11-Ländervergleich aussieht. (19.7.12)
![]() Autoritäres Verhalten von Ärzten verhindert Shared Decision Making (16.6.12)
Autoritäres Verhalten von Ärzten verhindert Shared Decision Making (16.6.12)
![]() Aktivere PatientInnen haben bessere Outcomes bei Gesundheitsindikatoren und gesundheitsbezogenen Verhaltensweisen (1.4.12)
Aktivere PatientInnen haben bessere Outcomes bei Gesundheitsindikatoren und gesundheitsbezogenen Verhaltensweisen (1.4.12)
![]() Dramatische Wissenslücken: Ärzte und Früherkennung (13.3.12)
Dramatische Wissenslücken: Ärzte und Früherkennung (13.3.12)
![]() Gemeinsame Entscheidungsfindung ja, aber wie entscheidungsfähig sind Patienten und womit stellt man dies verlässlich fest? (19.12.11)
Gemeinsame Entscheidungsfindung ja, aber wie entscheidungsfähig sind Patienten und womit stellt man dies verlässlich fest? (19.12.11)
![]() Welchen Nutzen hat die Behandlung von kranken Menschen statt von Krankheiten? (5.11.11)
Welchen Nutzen hat die Behandlung von kranken Menschen statt von Krankheiten? (5.11.11)
![]() Wie lang und oft sollen der gesundheitliche Nutzen und die aufwandsenkende Wirkung von Patientenzentrierung noch bewiesen werden? (24.10.11)
Wie lang und oft sollen der gesundheitliche Nutzen und die aufwandsenkende Wirkung von Patientenzentrierung noch bewiesen werden? (24.10.11)
![]() Geographische Versorgungsunterschiede und Shared Decision Making - Reports aus den USA und England (12.9.11)
Geographische Versorgungsunterschiede und Shared Decision Making - Reports aus den USA und England (12.9.11)
![]() Bessere Entscheidungen durch evidenzbasierte Informationen zur Darmkrebsfrüherkennung (7.6.11)
Bessere Entscheidungen durch evidenzbasierte Informationen zur Darmkrebsfrüherkennung (7.6.11)
![]() Spornen besser informierte Patienten ihre Ärzte dazu an, mehr oder weniger Leistungen anzubieten? In den USA eher weniger! (1.6.11)
Spornen besser informierte Patienten ihre Ärzte dazu an, mehr oder weniger Leistungen anzubieten? In den USA eher weniger! (1.6.11)
![]() Legenden zur Verantwortung für Überversorgung: 30 % weniger Betäubungsmittel, wenn Gebärende Schmerztherapie selbst bestimmen! (13.2.11)
Legenden zur Verantwortung für Überversorgung: 30 % weniger Betäubungsmittel, wenn Gebärende Schmerztherapie selbst bestimmen! (13.2.11)
![]() Darmkrebs-Screening: Entscheidungshilfen sind auch bei Personen mit geringem Bildungsstand nützlich, senken aber die Teilnahme. (20.11.10)
Darmkrebs-Screening: Entscheidungshilfen sind auch bei Personen mit geringem Bildungsstand nützlich, senken aber die Teilnahme. (20.11.10)
![]() Blutdruckmessen und Hochdruckbehandeln: Können Patienten Teile dieser wichtigsten Allgemeinarzttätigkeiten erfolgreich übernehmen? (8.7.10)
Blutdruckmessen und Hochdruckbehandeln: Können Patienten Teile dieser wichtigsten Allgemeinarzttätigkeiten erfolgreich übernehmen? (8.7.10)
![]() Falsche Annahmen führen zu Skepsis gegenüber der Evidenzbasierten Medizin (3.6.10)
Falsche Annahmen führen zu Skepsis gegenüber der Evidenzbasierten Medizin (3.6.10)
![]() HealthNewsReview.org - Vorbildliche Website bewertet Medienberichte zu Medizin und Gesundheit (21.2.10)
HealthNewsReview.org - Vorbildliche Website bewertet Medienberichte zu Medizin und Gesundheit (21.2.10)
![]() Wie entscheiden sich Patienten für oder gegen Therapien und welche Rolle spielen dabei Entscheidungshilfen? Das Beispiel Tamoxifen (6.1.10)
Wie entscheiden sich Patienten für oder gegen Therapien und welche Rolle spielen dabei Entscheidungshilfen? Das Beispiel Tamoxifen (6.1.10)
![]() Patienten wählen bei therapeutischen Entscheidungen meist weniger riskante Optionen, wenn sie allein entscheiden sollen (1.12.09)
Patienten wählen bei therapeutischen Entscheidungen meist weniger riskante Optionen, wenn sie allein entscheiden sollen (1.12.09)
![]() Shared Decision Making: Partizipative ärztliche Kommunikation stärkt bei Krebspatienten die psychische Gesundheit (11.11.09)
Shared Decision Making: Partizipative ärztliche Kommunikation stärkt bei Krebspatienten die psychische Gesundheit (11.11.09)
![]() Was halten Ärzte von "shared decision making" und "decision aids" und warum nutzen sie sie nicht intensiver? (27.5.09)
Was halten Ärzte von "shared decision making" und "decision aids" und warum nutzen sie sie nicht intensiver? (27.5.09)
![]() Informiert über und für "shared decision making" - Annotierte Bibliographie der "Foundation for Informed Medical Decision Making" (13.5.09)
Informiert über und für "shared decision making" - Annotierte Bibliographie der "Foundation for Informed Medical Decision Making" (13.5.09)
![]() "Die Kernfrage ist nicht, ob das PSA-Screening effektiv ist, sondern ob es mehr nützt als schadet." - Neues und Widersprüchliches. (21.3.09)
"Die Kernfrage ist nicht, ob das PSA-Screening effektiv ist, sondern ob es mehr nützt als schadet." - Neues und Widersprüchliches. (21.3.09)
![]() Shared Decision Making: Erfolge zeigen sich vor allem, wenn Patienten kontinuierlich beteiligt sind (12.6.2008)
Shared Decision Making: Erfolge zeigen sich vor allem, wenn Patienten kontinuierlich beteiligt sind (12.6.2008)
![]() "Irren ist ärztlich" oder wo man lieber nicht seinem Arzt glauben sollte: Medizinische Mythen an die sogar Ärzte glauben. (23.12.2007)
"Irren ist ärztlich" oder wo man lieber nicht seinem Arzt glauben sollte: Medizinische Mythen an die sogar Ärzte glauben. (23.12.2007)
![]() Einstellungen von Ärzten zur Partizipativen Entscheidungsfindung: Im Grundsatz dafür, aber
(23.10.2007)
Einstellungen von Ärzten zur Partizipativen Entscheidungsfindung: Im Grundsatz dafür, aber
(23.10.2007)
![]() Starke Patienten-Orientierung von Ärzten kann auch Widerstände bei Patienten bewirken (16.8.2007)
Starke Patienten-Orientierung von Ärzten kann auch Widerstände bei Patienten bewirken (16.8.2007)
![]() Der Wunsch nach partizipativer Entscheidungsfindung beim Arzt: Eine große Rolle spielt das Krankheitsbild (30.7.2007)
Der Wunsch nach partizipativer Entscheidungsfindung beim Arzt: Eine große Rolle spielt das Krankheitsbild (30.7.2007)
![]() Welche Patienten wünschen sich eine "Partizipative Entscheidungsfindung" und welche nicht? (25.7.2007)
Welche Patienten wünschen sich eine "Partizipative Entscheidungsfindung" und welche nicht? (25.7.2007)
![]() Shared Decision Making in 8 Ländern: Ein Überblick über den Forschungsstand und die Bedeutung im Versorgungssystem (4.7.2007)
Shared Decision Making in 8 Ländern: Ein Überblick über den Forschungsstand und die Bedeutung im Versorgungssystem (4.7.2007)
![]() Partizipative Entscheidungsfindung bei depressiven Patienten zeigt positive Effekte (17.6.2007)
Partizipative Entscheidungsfindung bei depressiven Patienten zeigt positive Effekte (17.6.2007)
![]() Ärzte sind auch nur Menschen: Sympathie und unterschwellige Urteile sind ein zentraler Faktor für die Patientenzentrierung des Arztes (4.6.2007)
Ärzte sind auch nur Menschen: Sympathie und unterschwellige Urteile sind ein zentraler Faktor für die Patientenzentrierung des Arztes (4.6.2007)
![]() Was bringen Maßnahmen zur Stärkung der Patienten-Beteiligung an medizinischen Entscheidungen? Ergebnisse einer Literaturrecherche (30.5.2007)
Was bringen Maßnahmen zur Stärkung der Patienten-Beteiligung an medizinischen Entscheidungen? Ergebnisse einer Literaturrecherche (30.5.2007)
![]() Deutsche Frauen wollen über die Therapie mitentscheiden, Frauen aus Skandinavien sind noch selbstbewusster (8.4.2007)
Deutsche Frauen wollen über die Therapie mitentscheiden, Frauen aus Skandinavien sind noch selbstbewusster (8.4.2007)
![]() Maßnahmen zur Stärkung der Patientenbeteiligung greifen bei älteren Patienten bislang kaum (19.3.2007)
Maßnahmen zur Stärkung der Patientenbeteiligung greifen bei älteren Patienten bislang kaum (19.3.2007)
![]() Shared Decision Making: In der Theorie hoch entwickelt, in der (ärztlichen) Praxis noch ein Mauerblümchen (13.2.2007)
Shared Decision Making: In der Theorie hoch entwickelt, in der (ärztlichen) Praxis noch ein Mauerblümchen (13.2.2007)
![]() Shared Decision Making: Neuere Forschungsergebnisse zu Patientenerwartungen (11.12.2006)
Shared Decision Making: Neuere Forschungsergebnisse zu Patientenerwartungen (11.12.2006)
![]() Patienten wollen in der Sprechstunde mitentscheiden - Ärzte äußern sich zwiespältig (26.9.2005)
Patienten wollen in der Sprechstunde mitentscheiden - Ärzte äußern sich zwiespältig (26.9.2005)
![]() Shared Decision Making (SDM) - Was Patienten heute in der ärztlichen Sprechstunde erwarten (30.7.2005)
Shared Decision Making (SDM) - Was Patienten heute in der ärztlichen Sprechstunde erwarten (30.7.2005)
Seite mit den Texten aller Artikel aufrufen:
Shared Decision Making, Partizipative Entscheidungsfindung
Andere Rubriken in "Patienten"
Verhaltenssteuerung (Arzt, Patient), Zuzahlungen, Praxisgebühr |
Shared Decision Making, Partizipative Entscheidungsfindung |
Welche Patienten wünschen sich eine "Partizipative Entscheidungsfindung" und welche nicht?
 Eine "Partizipative Entscheidungsfindung" oder "Shared Decision Making", so haben viele Studien gezeigt, wird heute von der Mehrzahl der Patienten in der ärztlichen Praxis gewünscht, wenn Entscheidungen anstehen über diagnostische oder therapeutische Vorgehensweisen. Je nach Studie und Fragenformulierung sind es etwa 50-70%, die "gemeinsam mit dem Arzt" entscheiden möchten. Zwar wurde in früheren Studien auch der Frage nachgegangen, welche Bevölkerungsgruppen in dieser Hinsicht als mündige Patienten behandelt werden möchten. Die gefundenen Zusammenhänge waren jedoch durchweg sehr niedrig, es zeigten sich nur geringe Effekte, etwa für das Alter oder Bildungsniveau.
Eine "Partizipative Entscheidungsfindung" oder "Shared Decision Making", so haben viele Studien gezeigt, wird heute von der Mehrzahl der Patienten in der ärztlichen Praxis gewünscht, wenn Entscheidungen anstehen über diagnostische oder therapeutische Vorgehensweisen. Je nach Studie und Fragenformulierung sind es etwa 50-70%, die "gemeinsam mit dem Arzt" entscheiden möchten. Zwar wurde in früheren Studien auch der Frage nachgegangen, welche Bevölkerungsgruppen in dieser Hinsicht als mündige Patienten behandelt werden möchten. Die gefundenen Zusammenhänge waren jedoch durchweg sehr niedrig, es zeigten sich nur geringe Effekte, etwa für das Alter oder Bildungsniveau.
Eine Studie an der University of London und der London School of Economics ist jetzt dieser Frage noch einmal systematischer nachgegangen. Über 500 Patienten, die wegen Arthritis oder Diabetes in allgemeinärztlicher Behandlung waren, nahmen an der Untersuchung teil. Ihnen wurde ein umfangreicher Fragebogen vorgelegt, in dem sie Auskunft gaben zu unterschiedlichen Aspekten: Alter, Geschlecht und Bildungsniveau waren darunter, ebenso wie Angaben zum Gesundheitszustand, Einstellungen gegenüber Medikamenten und subjektiv empfundene Lebensqualität. Darüber hinaus wurden sie auch befragt, wer in bestimmten Situationen der Therapie über das weitere Vorgehen ihrer Meinung nach entscheiden sollte. Als Vorgaben dazu gab es fünf Möglichkeiten: Der Arzt allein, der Arzt mehr als der Patient, Arzt und Patient gemeinsam, der Patient mehr als der Arzt, der Patient alleine.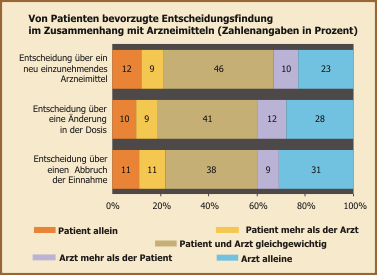
Die gewählten Entscheidungssituationen betrafen eine neue Medikamentenverordnung, einen Wechsel der Arzneimittel-Dosierung und ein Absetzen des Medikaments. Hier zeigte sich zunächst (vgl. Abbildung), dass zumindest eine Mitbeteiligung des Patienten bei allen Situationen Mehrheitswunsch war. Das traditionelle Entscheidungsverhalten (Arzt entscheidet allein) wurde nur von 23-31% gewünscht, das "modernistische" jeweils nur von 10-12%.
Die Wissenschaftler überprüften dann mit aufwändigen statistischen Verfahren, ob man aufgrund der erfassten sozialstatistischen und gesundheitlichen Angaben oder der Einstellungen vorhersagen könnte, welche Art der Entscheidungsbeteiligung sich ein Patient wünscht. Das Ergebnis war jedoch negativ. Zwar ergaben sich geringfügige statistische Zusammenhänge: Jüngere und Angehörige höherer Sozialschichten wünschten sich etwas öfter eine Partnerschaftliche Entscheidungsfindung. Selbst bei kombinierter Verwendung aller verfügbaren Variablen (im Rahmen multivariater Analysen) blieb die Prognose jedoch überaus unsicher (multiples R: 0.37).
Das Ergebnis ist insofern relevant, als es einerseits verdeutlicht: Verhaltensweisen und Erwartungen im Gesundheitssystem sind teilweise völlig unabhängig von traditionellen Gruppen- und Schichtzugehörigkeiten. Es ist keineswegs so, dass Arbeiter und Volksschüler nun durchweg dem paternalistischen Entscheidungsmuster anhängen und Akademiker oder Großverdiener sich durchweg als mündige und autonom entscheidende Patienten verstehen. Darüber hinaus zeigen die Ergebnisse auch Probleme auf, die sich für Ärzte ergeben, wenn sie in der Sprechstunde auf Patientenwünsche eingehen möchte. Diese Patientenerwartungen sind nicht mit einem Blick erfahrbar, sondern müssen im Gespräch ausgelotet werden.
Ein kostenloses Abstract der Studie ist hier nachzulesen: Can patients preferences for involvement in decision-making regarding the use of medicines be predicted? (Patient Education and Counseling, Volume 66, Issue 3, June 2007, Pages 361-367)
Gerd Marstedt, 25.7.2007